Recordando la exacerbación EPOC… preparándonos para lo que nos trae el invierno
¡Cursos de EPOC disponible 1 noviembre!
Si te gusta esta entrada… aprende más con nuestros curso de recordatorio y manejo actualizado sobre reagudización de EPOC en urgencias y emergencias.
Introducción
La Enfermedad Pulmonar Obstructiva Crónica (EPOC) se manifiesta como una de las principales causas de morbilidad y mortalidad en el ámbito respiratorio, siendo un reto significativo en la atención de urgencias. En este contexto, la identificación y el manejo efectivo de los pacientes que presentan una exacerbación aguda, conocida como Síndrome de Agudización EPOC (SAE), son cruciales para prevenir complicaciones y mejorar los resultados clínicos.
En esta publicación, abordaremos cómo identificar y tratar a un paciente con exacerbación EPOC, destacando la importancia de una evaluación adecuada y una intervención temprana.
Objetivo en la guardia: en busca del EPOC agudizado…
El párrafo de todo libro… Lo que es el EPOC y el diagnóstico…
La EPOC se caracteriza por una obstrucción crónica al flujo aéreo que no es al menos completamente reversible.
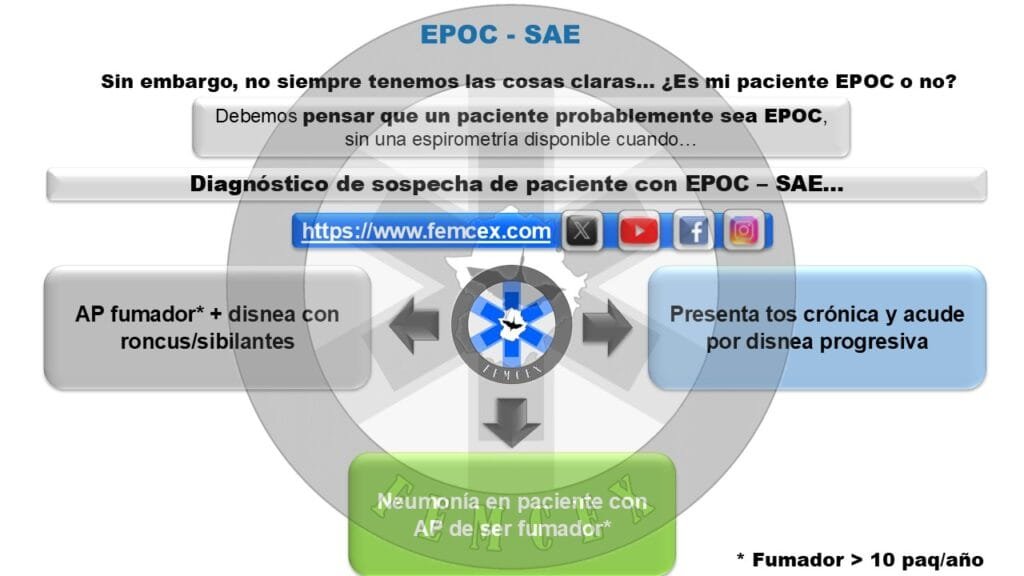
Para diagnosticar EPOC formalmente, es necesario realizar una espirometría que muestre una obstrucción irreversible. Sin embargo, en situaciones de urgencias, donde a menudo no se dispone de datos previos, es fundamental actuar sobre la base de la sospecha clínica.
Al evaluar a un paciente, se deben tener en cuenta varios factores de riesgo. Estos incluyen ser fumador activo o exfumador con un historial significativo de consumo de tabaco (más de 10 paquetes/año), así como la exposición a irritantes ambientales, antecedentes de enfermedades respiratorias y comorbilidades que puedan influir en el estado del paciente. Además, la presencia de tos crónica, disnea progresiva y cambios en la expectoración son signos que deben ser analizados minuciosamente.
Cardinales – y no son de la brújula-: los síntomas cardinales en EPOC y SAE
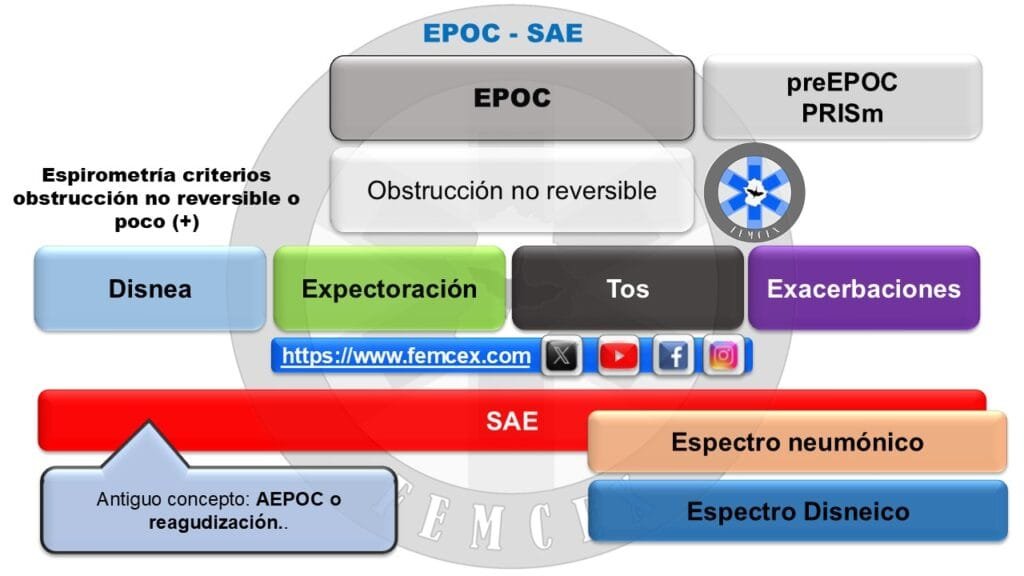
Los cuatro elementos fundamentales que configuran el síndrome de EPOC son:
- la disnea,
- la tos,
- la expectoración y
- la frecuencia de exacerbaciones.
Con todos ellos y tras analizar la situación, es crucial identificar la magnitud del SAE (exacerbación EPOC) y si los síntomas han empeorado en relación a su estado habitual. En el SAE, la disnea puede intensificarse, la tos puede volverse más persistente, y la cantidad o color del esputo puede variar significativamente.
Además, se debe considerar la presencia de otros síntomas como fiebre, que podría indicar una infección concurrente, así como la historia de enfermedades previas que puedan complicar el cuadro clínico.
Recordando el manejo básico: un esbozo
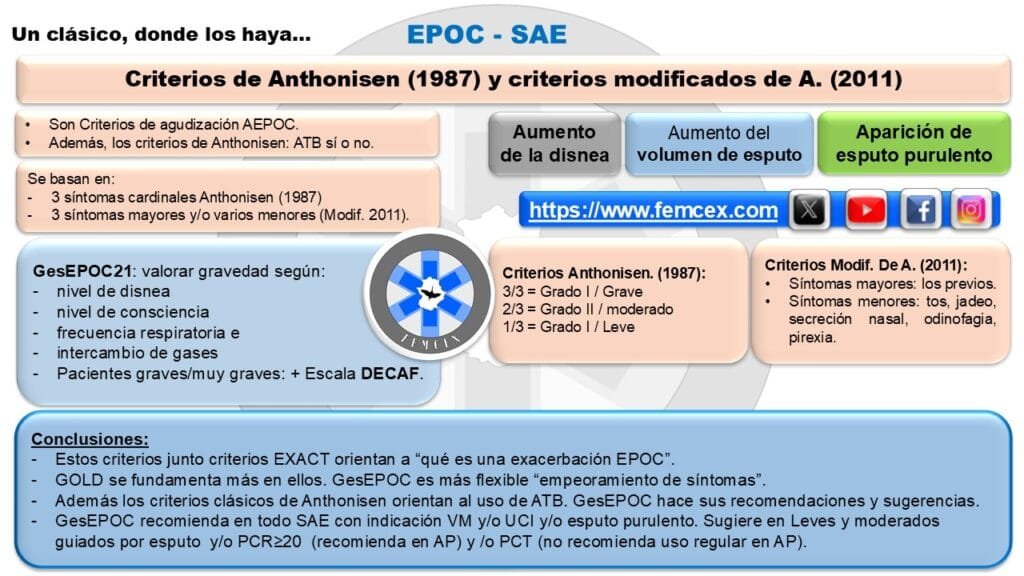
La intervención inicial en un paciente con EPOC en su concepto de agudización EPOC (SAE) debe centrarse en la estabilización. Esto implica varios pasos:
Antibióticos: Si se sospecha una infección bacteriana, es crucial iniciar antibióticos.
Oxigenoterapia: Asegurar una saturación de oxígeno adecuada es esencial. Se recomienda mantener la saturación entre el 88% y el 92%. Para ello, se pueden utilizar dispositivos de oxigenación y/o ventilación, ajustando el flujo según las necesidades del paciente.
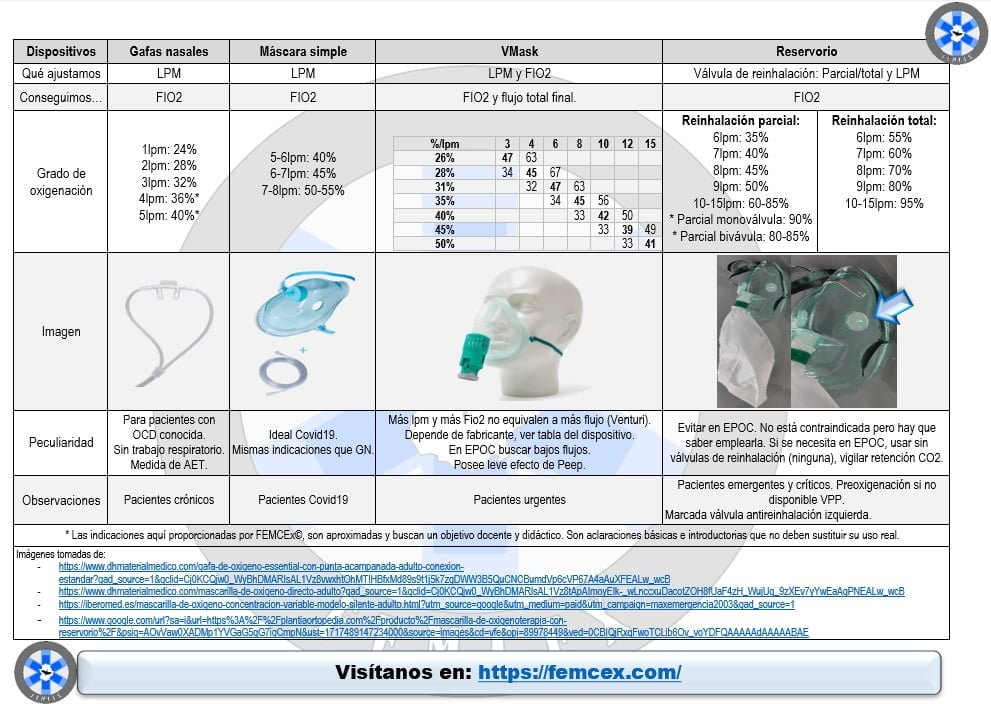
¿Lo quieres? ¡Lo tienes! y… ¡Gratis!
Un regalito para ustedes (recuerda, nos ayudas con simples hechos: 1) No modifiques, es propiedad de FEMCEx; si piensas que algo es mejorable dínoslo. 2) No pases, si quieres que alguien lo tenga, no le envíes el documento, pásale este enlace (de esta manera, totalmente gratuita nos ayudas más de lo que crees y favoreces el estudio de los demás):
Broncodilatadores: Los broncodilatadores de acción corta, como el salbutamol, son clave para el tratamiento. La dosis comúnmente recomendada es de 2.5-5 mg nebulizados cada 4-6 horas, dependiendo de la gravedad de los síntomas.
Corticosteroides: En exacerbaciones moderadas a graves, la administración de corticosteroides es fundamental. Se sugiere una dosis de prednisona de 0.5 mg/kg/día por un máximo de 14 días, ajustando según la respuesta del paciente.
¿Complicamos la cosa? ¿Te ves list@ para un caso clínico? ¡Puedes seguir leyendo e ir a él más tarde!
Iniciada la terapia… a nuestro paciente hay que seguirlo…
Una vez iniciada la terapia, se debe realizar un seguimiento continuo del paciente, evaluando su respuesta al tratamiento, siendo especialmente importante en la VMNI si procede.
La reevaluación debe ser frecuente, especialmente durante las primeras horas de tratamiento, para ello GesEPOC y otras entidades han hecho sus recomendaciones específicas de evaluación tanto durante la VMNI como al alta de los pacientes EPOC, para asegurarse de que el paciente esté respondiendo adecuadamente y que no haya signos de deterioro.
¡Cursos de EPOC disponible 1 noviembre!
Si te gusta esta entrada… aprende más con nuestros curso de recordatorio y manejo actualizado sobre reagudización de EPOC en urgencias y emergencias.
Si se te ha quedado corto, con la sensación de la miel en los labios, no dudes en dirigirte a la continuación de la entrada. Échale un vistazo a las conclusiones y luego… ¡dirección a continuar ampliando conocimientos!
Por cierto, no lo olvides, todo paciente debe ser reevaluado por su Equipo de Atención Primaria a las 48 – 72 horas.
Ideas Clave
- EPOC: obstrucción del flujo aéreo no reversible / poco reversible.
- Diagnóstico: espirometría necesaria.
- Factores de riesgo: tabaquismo, irritantes respiratorios.
- Síntomas: disnea, tos, expectoración, exacerbaciones.
- Identificación temprana: crucial para SAE.
- SAE = Síndrome Agudización EPOC (Antiguo exacerbación EPOC)
- Estabilización: oxigenoterapia controlada.
- Broncodilatadores: salbutamol para disnea.
- Corticosteroides: necesarios en exacerbaciones.
- Antibióticos: Siempre en SAE.
- Seguimiento continuo: evaluar respuesta.
¡Cursos de EPOC disponible 1 noviembre!
Si te gusta esta entrada… aprende más con nuestros curso de recordatorio y manejo actualizado sobre reagudización de EPOC en urgencias y emergencias.

Conclusiones
Vamos a por la parte, quizás más interesante, las conclusiones. ¡Vamos a tiro hecho!. Paciente disneico – pensar en EPOC si FR (+) y cuadro larvado. Si tiene diagnóstico y clínica compatible, casi lo tienes hecho el diagnóstico, sino lo tiene, piensa en que sea un posible EPOC. Vamos por el momento agudo… El EPOC puedes verlo estable, aunque también inestable, a estos últimos los llamamos por la GesEPOC SAE (Síndrome de Agudización de EPOC – antiguo término exacerbación EPOC).
En el SAE encontramos dos espectros, disneico y neumónico. El segundo con peor pronóstico. El primero con varias «gradaciones de gravedad» basadas en datos clínicos y analíticos, el segundo basado en el CURB65 y/o el PSI.
El tratamiento, broncodilatadores beta 2 de acción corta, antibióticos y oxígeno (este último si procede). El antibiótico enfocado a la gravedad y situación local, claro. Por último, rompemos el manejo del paciente SAE que se basa en soporte oxigenador (dispositivos de oxigenación – chuleta aquí-) y soporte ventilatorio (siempre en hipoxemia con acidosis hipercápnica, menos evidencia en hipercápnica leve y menor aún en hipoxémica no acidótica ni hipercápnica). Pero esto, ya forma parte de la siguiente entrada.
¡Conseguido! ¡Esperamos que te haya gustado!.


